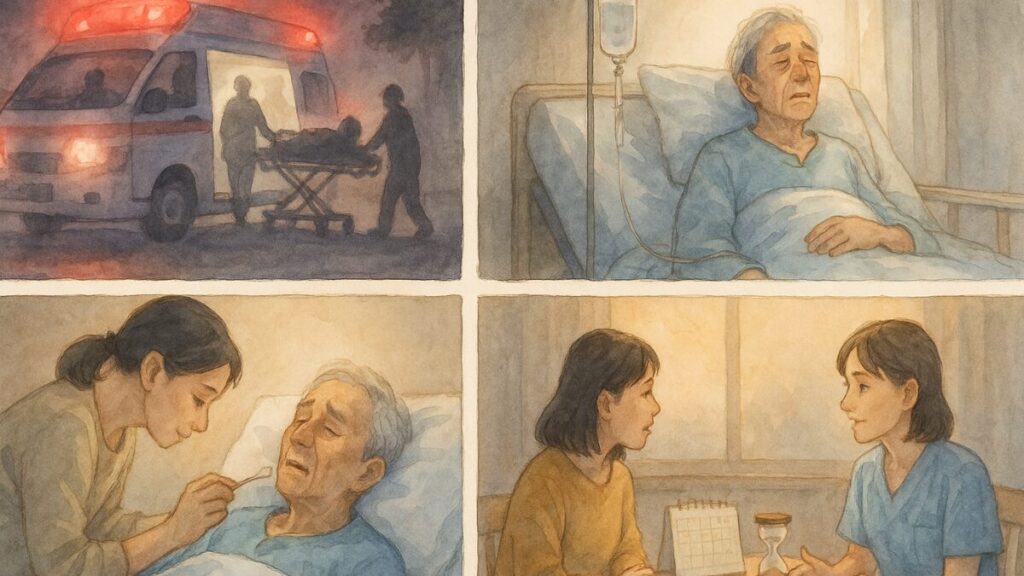
はじめに
「どうして食べてくれないの? 何が食べたい? もう一度元気になってよ」
「最近、寝ている日が多くなってきたね。お腹は空かないの?」
突然始まった在宅介護。生活の中に「介護」が加わり、がむしゃらに続けてきた日々。
介護度が軽いうちは、支え方と自分の暮らしのバランスをなんとか保てたかもしれません。
けれど、介護の手間が増えるにつれて、終わりの見えない不安や、何もできない気がしてしまう無力感、そして自分を責めてしまう悲しさが顔を出します。
それでも、ここまでたどり着きました。
いま、介護の日々は終着駅(看取りの段階)に近づいています。

長く願ってきた「解放」に、思いがけず戸惑いが生まれることもあります。介護が離れていくことが、かえって不安に感じられるのです。
今回の記事では、老衰期にみられるからだの変化と、そのとき家族に生まれやすい気持ち、そして寄り添い方を、やさしく整理します。
読み終えたとき、ご本人の負担の少ない着地に向けて、あなたが「いま」選べる小さな一手が見えているはずです。
この記事は、主任介護支援専門員の資格を持つ現役ケアマネジャーが執筆しています。在宅介護でお悩みの方に信頼できる情報をお届けすることを目的としています。
老衰期にみられるからだの変化と家族の心配

Q&Aの前に 小テスト(所要30秒)
直感でお答えください。あとで下のQ&Aで“答え合わせ”をします。
- Q1 点滴は老衰期のつらさを必ず減らしてくれる?▶ 正解:No 解説へ:Q1
- Q2 喉のゴロゴロ音は、本人にとって強い苦痛?▶ 正解:No 解説へ:Q2
- Q3 「中治り」が来たら、食事や処置は増やしたほうが良い?▶ 正解:No 解説へ:Q3
- Q4 兄弟で意見が割れたら、多数決で決めるべき?▶ 正解:No 解説へ:Q4
- Q5 医療者への報告は感想だけで十分?▶ 正解:No 解説へ:Q5
→ それぞれの根拠は、この下のQ&Aでご確認ください。
Q1. 点滴をしないのは「見放す」ことになりますか?
A. なりません。
老衰末期は体が水分・栄養を受け取る力ごと弱くなります。点滴でむくみ・痰の増加・呼吸の負担が出やすく、かえってつらさが増えることがあります。
点滴の様子を見るとご家族の安心にはつながるかもしれませんが、ご本人の安楽につながらない場合があります。
むしろ、口の保湿・口腔ケア・体位調整・触れ合いなどの関わりが、安楽につながります。
(どうしても迷うときは、目的と期間を区切った小さなお試しを医療者と相談し、合わなければ中止にしましょう。)
Q2. 喘鳴(喉のゴロゴロ音)が苦しそうです。本人はつらいのでしょうか?
A. 見た目ほど自覚していないことが多いです。
唾液や痰が喉で振動して鳴る音です。吸引しても痰が引けない/すぐ戻ることもあります。むやみに繰り返す吸引は負担になります。
できること: 少し横向き/上体を起こすなどの体位調整、口腔ケア・保湿。不安なときは看護師へ相談してみましょう。
Q3. 一時的に元気になったように見えました。治療を強めるべき?
A. いいえ。
一時的に反応が良くなることはあります(中治りといいます)。
旅立ち前後に短時間だけ反応がよくなることは珍しくありません。
大切なのは、貴重なその時間を穏やかに味わうこと。食事や処置を増やすと負担になりがちです。
Q4. 兄弟で意見が割れます。どう整えれば?
A. 介護をしてきたのはあなたです。あなたの意見を伝えましょう。
周囲からさまざまな声が届くこともあります。
しかし、あなたはこれまでの介護で、本人の願い(口癖・価値観)を知り、ケアマネジャーや他職種の意見を聞きながら判断してきました。
その道のりを互いに確認しつつ、本人の意向を聞いたうえで、専門家の意見を踏まえて決めていることを伝えましょう。
必要なら、主治医・ケアマネ同席で合意メモ(目標/栄養・水分の方針/連絡基準/役割分担)を作ると、前に進みやすくなります。
Q5. 何を観察して、どう伝えればよい?
A. 次の5点を“短く具体的に”。
・呼吸と苦しさ(乱れ・一時停止、表情のこわばり)
・痛みサイン(しかめ顔、身じろぎ、触ると避ける)
・むせ・痰(回数、起きるタイミング:体位・食後など)
・尿・便(出た/出ない、量・色・においの変化)
・眠りと覚醒(起きていられる時間、昼夜のリズム)伝え方のコツ:「いつから/どのくらい」+「試したこと/反応」+家族の不安度
例)「今日の昼から10分おきにむせ。横向きで少し軽く。見ていて不安が強いです。」
※大出血・強い痛み・明らかな外傷などの緊急時は、いまの苦痛を取るための医療を優先します。
そもそも老衰期とは

老衰期を一言でいうと
老衰期とは、いのちの力(=からだの余力)が少しずつ小さくなっていく時期のことです。
余力が小さくなると、同じ変化が起きても元に戻りにくくなります。

でも、「からだの余力」ってさ、何となく分かるけど、何のことを言っているの?

一言で言えば、身体が無理したときに、「身体や体力が戻る力」かな・・・
たとえば、以下のようなことです↓
食事
・空腹感が鈍くなり、胃腸の動き・のみ込みがゆっくりになる
⇒ 少量で満腹/次の食事が入らない/むせやすい
体力
・動くとすぐ疲れ、休んでも回復に時間がかかる
⇒ 起きていられる時間が短い/うとうとが増える
呼吸
・息を吸う・吐く力が弱まり、呼吸のリズムが乱れやすい
⇒ 浅く不規則/ときどき呼吸の間があく
水分・尿
・飲む量が減り、体の水分調整もうまくいきにくい
⇒ 尿の回数・量が少ない
体温・血圧
・体温や血圧を自動で整える働きが弱くなる
⇒ 上下の振れ幅が大きい(手足が冷える/顔が赤い など)
感染・病気
・からだを守る力が落ち、治りもゆっくりになる
⇒ 軽い風邪でもぐったり/長引きやすい
脳・こころ
・頭の切り替えや覚醒の維持がむずかしくなる
⇒ 反応がゆっくり/昼夜逆転/せん妄が出やすい大きな病気が原因ではなく、年齢とともに自然に進む流れです。人によって進み方も速さも違います。
病気との違い
・病気:原因を見つけて治すと、もとの状態に戻ることがある
・老衰期:からだの“元に戻る力”そのものが小さく、治療で大きく戻すのはむずかしい進み方の特徴(波のように)
よい日とつらい日を行き来しながら、少しずつ先へ進みます。
「きのうは話せたのに、今日は寝てばかり」――そんなちがいがあってふつうです。
からだの中で、なにが起きている?
・食べる・飲む力が落ちる:お腹が空いた感覚や、のみ込む力が弱くなる
・動く力が落ちる:起きていられる時間が短くなり、うとうとが増える
・呼吸がゆっくり不規則に:ときどき止まったように見えて、また再開する
・おしっこが減る:体の働きがゆっくりになる合図これらは“異常”というより、自然な変化です。大切なのは、無理を重ねて元気に“戻す”より、苦しくないかを見てあげることになります。

よくある誤解
・「食べさせないと飢えてしまう?」→ 終盤は空腹感そのものが弱く、無理にすすめるとむせて苦しいことも
・「水分だけでも点滴を?」→ 受け取れず、むくみや痰が増えてかえって苦しいことがある
・「ゴロゴロ音=苦しい?」→ 聞く側はつらい音でも、本人は眠っていて気づかないことが多い家族にできること(小さな3つ)
・口のケア:口を湿らせる・唇を保湿する(これだけでとても楽になります)
・体位を少し変える:横向きや上体を少し起こして、呼吸を楽に
・短いことばを届ける:「ここにいるよ」「ありがとう」「ゆっくりで大丈夫」医療とのかかわり方
「強い治療で元に戻す」より、いま楽にする医療(痛み・不安・呼吸のつらさを軽くする)を中心に考える。
迷ったら、主治医・看護師にそのまま相談してみましょう。
老衰期に「医療を求めること」――求めすぎないという優しさ
ここで言う「医療を求めない」は、何もしないことではありません。苦痛を減らす関わりを選ぶということです。
1. なぜ“医療=やさしさ”とは限らないのか
老衰期は、からだの受け取る力そのものが小さくなっています。
この時期に“治す医療”を積み増すほど、移送・検査・処置・環境変化が苦痛や混乱を生み、楽さが下がることがあります。
・移送の負担:救急車、強い照明と騒音、待機のつらさ
・検査の負担:採血、点滴ルート確保、画像検査
・点滴の負担:体内に水が滞りやすくむくみ・痰増加・呼吸苦
・経管栄養の負担:逆流・下痢・不快、チューブ抜去防止の抑制(身体拘束)が必要になる場合
・環境変化の負担:住み慣れた場から離れる不安と混乱結果として、寿命がわずかに延びても、病院で管につながれたまま“しんどい時間”も延びてしまうことがあります。
これは、ご本人の望む形でしょうか・・・?
2. 「求めない」=見放す、ではない
「医療を求めすぎない」は、やさしさの方向を変える選択です。
・やること:口腔ケア・保湿、体位調整、痛みや不安の緩和、静かな環境づくり、手を握る・声をかける
・やめる/減らすこと:負担が大きい検査・処置・移送を“なんとなく”で増やさない
・方針:“楽さ(苦痛の少なさ)”を最優先に、必要最小限の医療だけをこれは「医療を求めない=何もしない」ではなく、医療に頼らなくてもできる“楽になるケア”を濃くするということです。
3. 求めすぎてしまう気持ち

まだ何かできるはず・・・
点滴だけでも・・・
こう考えるのは、愛情ゆえの自然な反応です。
ただ、老衰期ではからだが受け取れないため、善意が負担に変わることがあります。
気持ちを否定せず、“本人の楽さ”に合う形へそっと向きを変えてみましょう。
4. どうしても迷うなら・・・
どうしても迷うなら、目的と期間を区切った小さなお試しを相談しましょう。
例:少量の補液を24〜48時間だけ→むくみ・痰増加・苦しさが増えたら中止。
「始めたら続ける」ではなく、最初に“やめ時を決めておく”ことで、苦しい時間を長引かせません。
緊急時(大出血・強い痛み・明らかな外傷)は、そのの苦痛を取るための医療を優先で考えましょう。
終着駅への到着
個人差は大きいですが、「だいたいこう進みやすい」というよくある流れがあります。
① 数週間前〜数日前に見えやすいこと

・食べる量・飲む量が減る(一口二口で十分に)
・うとうと時間が増える(起きていられる時間が短い)
・会話が減る(返事が遅い/うなずきのみ)
・おしっこが減る(オムツが長く濡れない)
・体がほそくなる・力が入らないこの頃は食べられなくなってくるため、「なんとか食べてくれないか」と工夫して一生懸命に試みます。1〜2度うまくいくことはあっても、長くは続きません。また、この時期に**「医療を求める」気持ちが強くなる**ことも自然です。
家族ができること
・口を湿らせる・保湿する(唇・口内)
・ベッドの角度を少し上げる/横向きを試す
・「ここにいるよ」「ありがとう」「ゆっくりで大丈夫」と短い言葉で
・食事は無理にすすめない(かえってむせてしまいます)② 数日前〜前日に見えやすいこと

・「中治り」:一時的に目がはっきり/会話が少し戻ることがある(長くは続かない)
・喉のゴロゴロ音(喘鳴):唾液・痰の音。本人は気づかないことが多い
・皮膚の冷え(手足の先から)/色のむら(まだら模様)
・体温の上下(発熱することも、下がることも)
・眠りがほとんどで、呼びかけに反応しない時間が増える「あれ? 目を開けているし、話もわかっているぞ?」という時間が来ることもあります。この貴重な時間は長く続きません。手を握って、伝えたい思いを短く伝えてください。寝ているように見えても、耳は届くことが多いと言われています。やさしく声をかけてあげてください。
家族ができること
・体位調整:少し横向き/上体をやや起こす
・口腔ケア・保湿をこまめに
・好きだった音楽や写真、淡い照明で落ち着く環境に
・「中治り」は味わう時間。食事や処置を増やしすぎない
・遠方の家族へそっと連絡(慌てず、でも今のうちに)③ 当日〜数時間前に見えやすいこと(危篤前後)

・呼吸が浅く・不規則になる/間があく
・下あごが上下するような呼吸(下顎呼吸)
・脈が弱い/触れにくい(血圧は測れないことも)
・尿がほとんど出ない
・手足の先が紫がかる(まだらに見えることも)
・表情は穏やかで、眠っているように見えることが多い終着駅が近づいても、耳は届くことが多いと言われています。これまでの思い出や、言えなかった一言を、短くゆっくりどうぞ。
家族ができること
・手を握る・名前を呼ぶ
・静かな声で、短くやさしく
・体を強く動かさない(苦痛を避けるため)
・宗教・音楽・言葉など、その家の「いつもの形」で寄り添う④ その瞬間(到着=旅立ち)に起きやすいこと

・呼吸の間隔がのびて、やがて止まる
・大きく息を吐くような動きの後、静かになる
・まぶたが半分閉じたまま、口が開いたままになることもいろいろ話をしていて、ふと気づいたら静かになっていた――そんな旅立ち方もあります。
涙も、
安堵も、
からっぽも、
どれも自然です。
ひとつだけ言えること。
あなたの介護は、いまおわりました。

ひとつだけ言えること。あなたの介護は、いま、おわりました。
かいごのともしびが照らした暗闇の航海は、夜明けの海へ。
ここからは、あなた自身の時間を、ゆっくり取り戻していきましょう。
おわりに
今回は、いよいよ終着駅に向かうときの様子や、気持ちの揺れを書きました。
体調が悪くてもまた元気になってきた――そんなこれまでの経験とは異なる時間に、そばで一生懸命に頑張ってきた日々が無力に感じられることもあるでしょう。
職業柄、私はこの場面に何度も立ち会い、落ち着いてお伝えできますが、ご家族にとってはほとんどない経験です。
もし最期に向かう場面で不安に心配を感じたら、ここに戻ってきてください。少しでも参考になれば幸いです。

参考リンク
※本記事は、国立がん研究センター・厚生労働省などの公的資料および関連論文を、AI(GPT-5 Thinking)の支援で相互参照し、内容の整合性を確認しています。個別の判断は主治医・担当チームにご相談ください。
- 国立がん研究センター がん情報サービス(医療者向け)「人生の最後の数日間(PDQ)」
https://cancerinfo.tri-kobe.org/summary/detail_view?pdqID=CDR0000543592 がん情報サイト - 国立がん研究センター がん情報サービス(患者向け)「人生の最後の数日間(PDQ)」
https://cancerinfo.tri-kobe.org/summary/detail_view?lang=ja&pdqID=CDR0000577190 がん情報サイト - 在宅療養ガイド(UMIN)「7-3.最期が近づいたときの変化と対応」
https://plaza.umin.ac.jp/homecare/guide2/07_03.html UMIN PLAZA - 日本緩和医療学会「終末期がん患者の輸液療法に関するガイドライン(2013年版)」
https://www.jspm.ne.jp/publication/guidelines/individual.html?entry_id=90 jspm.ne.jp - 厚生労働省「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン(ACP)」
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000181431.html jpn-geriat-soc.or.jp - 厚生労働省「身体拘束ゼロへの手引き(介護現場における身体拘束の考え方)」
https://www.mhlw.go.jp/file/06-Seisakujouhou-12300000-Roukenkyoku/0000153971.pdf 一般社団法人日本終末期ケア協会 - がん情報サービス「在宅療養中のがん患者さんを支える 口腔ケア実践マニュアル」
https://cancerinfo.tri-kobe.org/lesson/lesson02.html 国立がん研究センター がん情報サービス 一般の方向けサイト - 一般社団法人 日本終末期ケア協会「死前喘鳴(ぜんめい)に対するケア」
https://jtca2020.or.jp/news/cat3/death-rattle/ 一般社団法人日本終末期ケア協会 - (研究論文)Scientific Reports 2020「Electrophysiological evidence of preserved hearing at the end of life」
https://www.nature.com/articles/s41598-020-67565-4 jpn-geriat-soc.or.jp
次回予告
「かいごのともしび」は、もう少しだけ続きます。

そう言っとかないと、今回で最終回だと思っちゃうもんね。
「かいごのともしび」から始まって、今回が「かいごのおわるひ」だもん。
でも、介護が終わったあとに何が続くの・・・?

介護が終わったあとに、さあ、明日から頑張るぞ!ってすぐに前に進める人は意外と少ないんだよ。
在宅介護が突然始まって、大変な思いで続けてきて、とうとうおわる日までむかえました。
しかし、すぐに前に進めない人もいます。
その原因のひとつに、大切な人を失った悲しみがあります。

次回のお話しは、「悲しみ」のはなし、グリーフケアの話になります。
ケアマネジャーとしての関わりは、その方がご逝去するとそこで終わりになります。
ですが、その後たまたま再会したご家族に、伺った内容をもとに書いていきたいと思います。

次回もお楽しみに!
介護をがんばる皆さまのココロが晴れやかになりますように。











この気持ちの揺れについては、以前の記事でも扱っています。